Der digitale Reifegrad Schweizer Arztpraxen liegt bei gerade einmal 3.4 von 10 Punkten. Das ist eine ernüchternde Zahl für ein Land, das in vielen Bereichen als Vorreiter gilt. Gleichzeitig befürworten über 90% der Fachpersonen das elektronische Patientendossier, setzen es aber kaum ein. Diese Lücke zwischen Absicht und Umsetzung kostet täglich wertvolle Zeit, Ressourcen und Versorgungsqualität. In diesem Leitfaden erfahren Sie, wo Schweizer Praxen heute stehen, wie cloudbasierte Praxissoftware konkrete Verbesserungen bringt, welche Methoden die Umsetzung gelingen lassen und welche Handlungsoptionen Sie jetzt prüfen sollten.
Wichtige Erkenntnisse
| Punkt | Details |
|---|---|
| Digitalisierungsstand analysieren | Schweizer Praxen haben hier Aufholbedarf – Klarheit über Status und Potenziale ist entscheidend. |
| Cloudbasierte Software priorisieren | Cloud-Lösungen schaffen Flexibilität, Automatisierung und Sicherheit auf Schweizer Niveau. |
| Methodisch vorgehen | Erfolgreiche Praxisentwicklung gelingt durch Pilotprojekte, klare ROI-Messung und Change Management. |
| Regionale Unterschiede beachten | Kantonsregeln und spezielle Edge Cases erfordern flexible und anpassbare Software-Strategien. |
Wo steht die Digitalisierung in Schweizer Praxen?
Die Datenlage ist eindeutig. Schweizer Arztpraxen gelten im europäischen Vergleich als digital unterentwickelt. Studien zeigen, dass PIS-Bewertungen durch Ärzte ernüchternd ausfallen: Viele Praxisinformationssysteme werden als schwer bedienbar, veraltet oder schlecht integrierbar eingestuft. Das führt dazu, dass Praxisteams parallel mit Papier, Fax und digitalen Insellösungen arbeiten. Effizienz sieht anders aus.
Ein zentrales Missverständnis lautet: “Wir haben bereits eine Software, also sind wir digital.” Doch eine isolierte Lösung ohne Schnittstellen zu Labor, Radiologie oder Abrechnung schafft mehr Aufwand, nicht weniger. Echte Digitalisierung bedeutet vernetzte Prozesse, automatisierte Abläufe und eine einheitliche Datenbasis.
| Indikator | Schweiz | EU-Durchschnitt |
|---|---|---|
| Digitaler Reifegrad (Praxen) | 3.4/10 | 5.1/10 |
| EPD-Befürwortung | 91% | 74% |
| Aktive EPD-Nutzung | unter 20% | 38% |
| Praxen mit Online-Terminbuchung | ca. 35% | 58% |
Besonders auffällig ist der EPD-Konsens von 91% bei gleichzeitig sehr geringer Nutzung. Das zeigt: Die Bereitschaft ist vorhanden, aber Implementierungshürden, fehlende Ressourcen und Unsicherheit bei der Umsetzung bremsen den Fortschritt. Häufige Vorbehalte umfassen:
- Datenschutzbedenken und Unklarheiten rund um das DSG
- Hohe wahrgenommene Einführungskosten
- Fehlende Zeit für Schulungen und Umstellung
- Skepsis gegenüber der Stabilität cloudbasierter Systeme
- Mangelnde Unterstützung durch Softwareanbieter während der Einführung
Diese Vorbehalte sind verständlich, aber oft nicht mehr zeitgemäß. Moderne cloudbasierte Lösungen adressieren genau diese Punkte. Wer sich über aktuelle Praxisdigitalisierung Trends informiert, erkennt schnell, dass die Technologie heute weit ausgereifter ist als noch vor fünf Jahren. Der eigentliche Engpass liegt häufig nicht in der Technik, sondern in der Entscheidungsstruktur innerhalb der Praxis.
Cloudbasierte Praxissoftware als Schlüssel zur Zukunft
Auf den Stand und die Hürden der Digitalisierung folgt jetzt die entscheidende Frage: Wie verändert cloudbasierte Praxissoftware den Alltag konkret? Die Antwort liegt in drei Kernbereichen: Automatisierung, Vernetzung und Flexibilität.
Cloudbasierte Praxissoftware automatisiert repetitive Aufgaben wie Terminbuchung, Abrechnungsvorbereitung nach TARMED oder SwissDRG sowie die Behandlungsdokumentation. Das entlastet das Praxisteam spürbar und reduziert Fehlerquellen. Statt manueller Dateneingabe an mehreren Stellen fließen Informationen automatisch durch vernetzte Module.
Ein weiterer Vorteil ist die Ortsunabhängigkeit. Praxisinhaber können Dienstpläne, Patientenakten und Abrechnungen von jedem Gerät aus einsehen. Das ist besonders relevant für Gruppenpraxen, Notfallpraxen oder Praxen mit mehreren Standorten. Gleichzeitig stellt sich die Frage nach der Datensicherheit.
“Cloudbasierte Systeme sind heute oft sicherer als lokale Server in der Praxis, weil professionelle Anbieter kontinuierlich in Sicherheitsinfrastruktur investieren.”
Führende Anbieter wie curaMED, OneDoc oder SMR setzen auf Hybrid-Cloud-Architekturen. Das bedeutet: Sensible Patientendaten werden lokal oder auf Schweizer Servern gespeichert, während Anwendungen und Updates zentral verwaltet werden. So lassen sich DSG- und DSGVO-Anforderungen zuverlässig erfüllen.
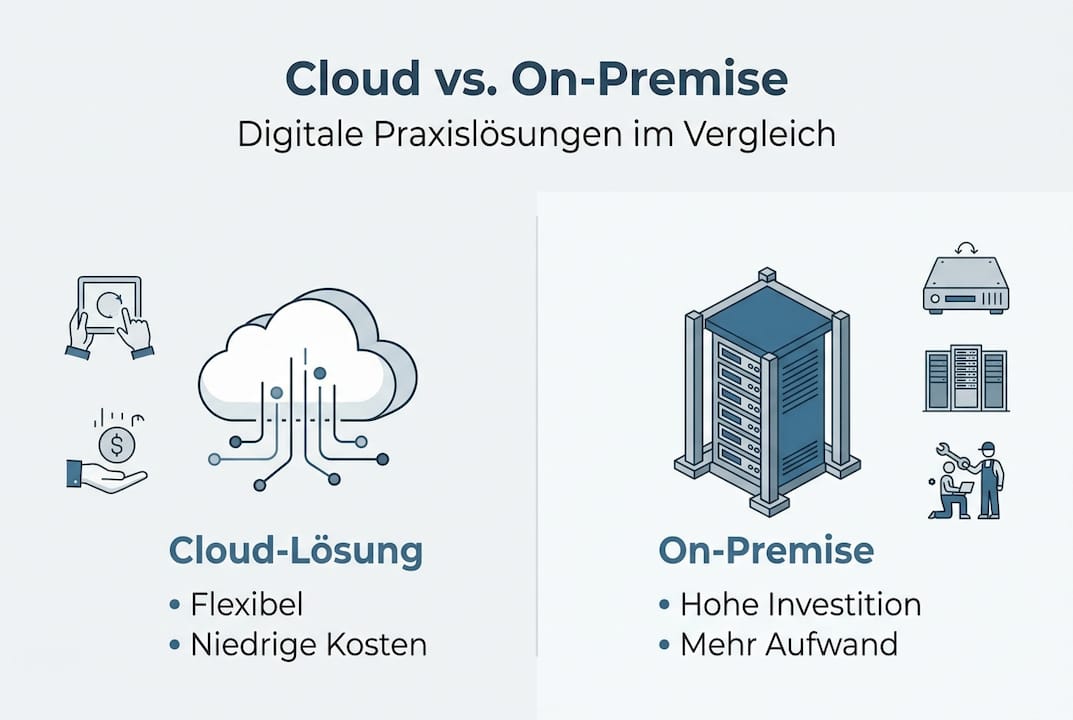
| Kriterium | Cloud-Lösung | On-Premise-Lösung |
|---|---|---|
| Startkosten | Niedrig (Abo-Modell) | Hoch (Lizenz + Hardware) |
| Wartungsaufwand | Minimal (Anbieter übernimmt) | Hoch (eigene IT nötig) |
| Skalierbarkeit | Flexibel, modular | Eingeschränkt |
| Datensicherheit | Professionell, zertifiziert | Abhängig von eigener IT |
| Ortsunabhängigkeit | Vollständig gegeben | Eingeschränkt |
Profi-Tipp: Prüfen Sie bei jedem Anbieter explizit, wo Ihre Patientendaten physisch gespeichert werden. Schweizer Serverstandorte sind für viele Praxen eine Grundvoraussetzung und kein optionales Feature.
Für Entscheidungsträger lohnt sich ein strukturierter Cloud-Vergleich Praxissoftware, bevor eine Entscheidung fällt. Die Funktionstiefe variiert erheblich zwischen Anbietern, und nicht jede Lösung passt zu jeder Fachrichtung.
Erfolgsfaktor: Methodik und Change Management
Nachdem die Technik beleuchtet wurde, geht es nun um die Voraussetzungen für eine erfolgreiche Umsetzung. Denn selbst die beste Software scheitert, wenn das Team nicht mitgenommen wird.
Der SHIFT-Transformationsmasterplan beschreibt fünf Erfolgsfaktoren für die digitale Transformation im Gesundheitswesen, die sich direkt auf Praxen übertragen lassen:
- Leadership: Die Praxisleitung muss die Digitalisierung aktiv vorantreiben und als Vorbild agieren.
- Kompetenzen: Das gesamte Team braucht gezielte Schulungen, nicht nur die IT-affinen Mitarbeitenden.
- Pilotierung: Starten Sie mit einem klar definierten Anwendungsfall, zum Beispiel Online-Terminvergabe oder digitale Patientenaufnahme.
- ROI-Messung: Definieren Sie messbare Ziele wie reduzierte No-Shows oder kürzere Dokumentationszeiten.
- Skalierung: Erst wenn ein Pilot erfolgreich läuft, wird der Rollout auf weitere Module ausgeweitet.
“Wer versucht, alles auf einmal zu digitalisieren, riskiert Überforderung und Ablehnung im Team. Kleine, messbare Schritte schaffen Vertrauen und Akzeptanz.”
Ein bewährtes Modell für langfristige Versorgungserfolge ist das Chronic Care Model. Es betont die Bedeutung von strukturierten Prozessen, proaktiver Patientenbetreuung und vernetzter Zusammenarbeit. Cloudbasierte Software kann genau diese Strukturen digital abbilden: automatische Recall-Erinnerungen, strukturierte Verlaufsdokumentation und nahtlose Kommunikation mit externen Partnern wie Laboren oder Spezialisten.
Profi-Tipp: Binden Sie Ihre MPA oder Praxisassistenz frühzeitig in die Softwareauswahl ein. Diese Personen arbeiten täglich mit dem System und kennen die Schwachstellen bestehender Prozesse am besten.
Die Bedeutung von integrierter Versorgung wird im Schweizer Gesundheitswesen zunehmend anerkannt. Praxen, die ihre Prozesse heute digital vernetzen, sind morgen besser positioniert, um an integrierten Versorgungsmodellen teilzunehmen. Das schafft nicht nur Effizienz, sondern auch strategische Vorteile. Wer aktuelle Implementierung Methoden kennt, kann den Wandel gezielt und ressourcenschonend gestalten.
Perspektiven, Risiken und konkrete Handlungsoptionen
Nach den methodischen Grundlagen folgt die differenzierte Betrachtung von Chancen, Risiken und ersten Schritten. Denn nicht jede Praxis steht vor denselben Herausforderungen.
Ein häufig unterschätzter Faktor ist das Kostengefälle zwischen Cloud und On-Premise. Cloud-Lösungen erscheinen im Monatsabo günstig, können aber über Jahre hinweg teurer werden als eine einmalige Lizenz. Entscheidend ist die Gesamtkostenrechnung inklusive Wartung, Updates, Schulungen und IT-Support. Hier lohnt sich ein ehrlicher Vergleich.
Regionale Unterschiede spielen ebenfalls eine Rolle. Kantonsregelungen und Skepsis gegenüber zentralisierten Systemen variieren stark. In einigen Kantonen bestehen spezifische Anforderungen an die Datenhaltung oder die Anbindung an kantonale Gesundheitsplattformen. Prüfen Sie daher immer, ob ein Anbieter die kantonalen Besonderheiten Ihrer Region kennt und berücksichtigt.
Typische Stolperfallen bei der Digitalisierung:
- Arztalter und Gewohnheit: Ältere Praxisinhaber sind oft skeptischer gegenüber neuen Systemen. Gezielte Begleitung und niedrigschwellige Einstiegslösungen helfen.
- Silodenken: Wenn verschiedene Abteilungen oder Standorte unterschiedliche Systeme nutzen, entstehen neue Inseln statt Vernetzung.
- Fehlende Erfolgsmessung: Ohne klare KPIs weiß niemand, ob die Digitalisierung tatsächlich etwas gebracht hat.
- Überforderung durch Funktionsvielfalt: Zu viele Features auf einmal überfordern Teams und führen zu Ablehnung.
| Handlungsoption | Aufwand | Nutzen | Empfehlung |
|---|---|---|---|
| Online-Terminvergabe einführen | Niedrig | Hoch | Sofort starten |
| Digitale Patientenakte aktivieren | Mittel | Sehr hoch | Priorität 2 |
| Automatisierte Abrechnung | Mittel | Hoch | Priorität 3 |
| KI-gestützte Dokumentation | Hoch | Sehr hoch | Mittelfristig |
| Vollständige Systemintegration | Hoch | Maximal | Langfristig |
Die Empfehlung für Entscheidungsträger ist klar: Starten Sie mit Online-Terminvergabe. Der Aufwand ist überschaubar, der Nutzen sofort messbar und die Akzeptanz im Team in der Regel hoch. Von dort aus lässt sich die Digitalisierung schrittweise ausbauen. Wer Praxisentwicklung Praxisbeispiele studiert, findet zahlreiche Belege dafür, dass dieser schrittweise Ansatz langfristig erfolgreicher ist als ein radikaler Systemwechsel.
Warum es jetzt den Praxiswechsel braucht: Ein persönliches Plädoyer
Schweizer Praxen hinken nicht wegen fehlender Technologie hinterher. Die Lösungen existieren. Cloud-PIS wie curaMED und OneDoc sind ausgereift, sicher und für Schweizer Anforderungen konzipiert. Das eigentliche Problem liegt in Entscheidungsstrukturen, die zu langsam reagieren, und in einer Kultur, die Veränderung als Risiko statt als Chance bewertet.
2026 ist ein Wendepunkt. Praxen, die jetzt pilotieren und erste digitale Prozesse etablieren, werden in zwei Jahren einen messbaren Vorsprung haben. Nicht nur in der Effizienz, sondern auch in der Patientenzufriedenheit und der Attraktivität als Arbeitgeber für qualifiziertes Fachpersonal.
Cloud bringt echte Entlastung, aber nur, wenn Führung und Teams aktiv mitgestalten. Digitale Leadership im Praxisteam ist keine Frage der Technikaffinität, sondern eine Frage der Haltung. Wer heute wartet, überlässt anderen das Feld. Wer jetzt handelt, gestaltet die Praxisentwicklung der Zukunft aktiv mit.
Nächste Schritte: So profitieren Sie von digitaler Praxisentwicklung
Die Erkenntnisse aus diesem Leitfaden zeigen klar: Der Weg zur zukunftssicheren Praxis führt über cloudbasierte Lösungen, strukturiertes Change Management und messbare Pilotprojekte. MediCloud Med bietet Ihnen genau das: eine modulare, vollständig cloudbasierte Praxissoftware, entwickelt für Schweizer Ärztinnen, Ärzte und Therapeutinnen und Therapeuten. Von der Online-Terminbuchung über die automatisierte Abrechnung nach TARMED bis zur elektronischen Patientenakte. Vereinbaren Sie jetzt einen unverbindlichen Demotermin und erfahren Sie, wie MediCloud Med Ihre Praxis konkret entlasten kann. Der erste Schritt kostet nichts ausser ein wenig Zeit.
Häufig gestellte Fragen
Wie unterscheidet sich cloudbasierte Praxissoftware von klassischen Systemen?
Cloud-Lösungen laufen ortsunabhängig, sind flexibel skalierbar und erfordern keine hohen Anfangsinvestitionen wie On-Premise-Systeme. Updates und Wartung übernimmt der Anbieter, was den internen IT-Aufwand deutlich reduziert.
Sind cloudbasierte Daten DSG- und DSGVO-konform gespeichert?
Führende Anbieter setzen auf Verschlüsselung und Schweizer Server und erfüllen damit die gestiegenen Datenschutzanforderungen. Eine Hybrid-Cloud-Architektur ermöglicht zusätzlich lokale Datenhaltung für besonders sensible Informationen.
Welchen ROI kann ich durch Digitalisierung erwarten?
Praxen berichten von bis zu 25% weniger No-Shows durch Online-Terminbuchung und signifikant weniger Administrationsaufwand. Der ROI ist in der Regel innerhalb von 12 bis 18 Monaten messbar.
Wie starte ich den Wandel hin zu einer digitalen Praxis?
Beginnen Sie mit einem klar definierten Pilotprojekt, zum Beispiel Online-Terminvergabe, und messen Sie den Fortschritt anhand konkreter Kennzahlen wie No-Show-Rate oder Dokumentationszeit.