TL;DR:
- Veraltete Dokumentationen und unklare Verantwortlichkeiten führen in Notfallpraxen zu Verzögerungen und Fehlern. Systematische Prozesse, digitale Werkzeuge und eine klare Dokumentationsstrategie steigern die Effizienz dauerhaft. Vertrauen, offene Fehlerkultur und eine sektorübergreifende Vernetzung sind entscheidend für erfolgreiche Digitalisierung und Qualitätssicherung.
Veraltete Ablaufdokumentationen, unklare Zuständigkeiten und fehlende digitale Vernetzung führen in Notfallpraxen täglich zu Verzögerungen und Fehlentscheidungen. Was auf den ersten Blick wie ein Organisationsproblem wirkt, ist in Wirklichkeit ein Systemfehler: Wenn Abläufe nicht standardisiert sind, entstehen Dokumentationslücken, kritische Fälle werden falsch priorisiert und wertvolle Behandlungszeit geht verloren. Dieser Artikel zeigt Ihnen Schritt für Schritt, wie Sie durch strukturierte Prozesse, gezielte digitale Werkzeuge und eine konsequente Dokumentationsstrategie Ihre Notfallpraxis dauerhaft effizienter gestalten.
Wichtige Erkenntnisse
| Punkt | Details |
|---|---|
| Standardisierte Notfallpläne | Klare Abläufe und Zuständigkeiten sind das Fundament effizienter Notfallpraxis. |
| Digitale Patientensteuerung | SNAP-Protokolle und digitale Tools optimieren die Priorisierung und Gesprächsführung. |
| Auditfähige Dokumentation | Robuste Erfassungsprozesse verhindern Untererfassung und ermöglichen Qualitätskontrolle. |
| Sektorübergreifende Vernetzung | Medienbruchfreie Fallübergabe steigert die Effizienz und Qualität der Versorgung. |
Grundlagen für eine effizient geführte Notfallpraxis
Effizienz in der Notfallpraxis beginnt nicht mit Technologie. Sie beginnt mit Klarheit: klaren Verantwortlichkeiten, klaren Abläufen und klaren Eskalationswegen. Ohne diese Grundlage nützt auch die beste Software wenig. Das Notfallmanagement in der Arztpraxis ist ein organisatorisch-zyklischer Ansatz, der strukturierte Notfallpläne, definierte Zuständigkeiten, regelmäßige Simulationen sowie rechtssichere Dokumentation und systematisches Debriefing umfasst. Dieser Zyklus ist kein einmaliges Projekt, sondern eine kontinuierliche Aufgabe.
Standardoperationsverfahren als Fundament
Standardoperationsverfahren, sogenannte SOPs, legen für jede denkbare Notfallsituation fest, wer was wann tut. In der Praxis bedeutet das: Für Reanimation, anaphylaktischen Schock oder akuten Myokardinfarkt existieren schriftliche Handlungsanweisungen, die regelmäßig aktualisiert und von allen Teammitgliedern eingübt werden. SOPs sind kein bürokratisches Beiwerk, sondern der entscheidende Unterschied zwischen kontrolliertem Handeln und reaktivem Chaos.
Wichtig ist dabei, dass diese Pläne nicht im Ordner verstauben. Mindestens einmal jährlich sollten alle Notfallpläne auf Aktualität überprüft werden. Neue Medikamente, geänderte Leitlinien oder personelle Wechsel machen Anpassungen notwendig. Wer diese Prüfung als festen Bestandteil des Qualitätsmanagements verankert, vermeidet, dass im Ernstfall mit veralteten Informationen gehandelt wird.
Rollenverteilung und Eskalationswege
Eine klare Rollenverteilung bedeutet: Jede Person im Team weiß, welche Aufgabe sie im Notfall übernimmt. Das umfasst die erstverantwortliche Ärztin oder den erstverantwortlichen Arzt, die Assistenz für Materialbeschaffung und die Person für die Dokumentation. Eskalationswege definieren, ab welchem Punkt externe Ressourcen wie Rettungsdienst oder Spital hinzugezogen werden. Die richtige Reaktion auf Notfälle im professionellen Umfeld folgt immer einem vorab festgelegten Muster, das Spontanentscheidungen unter Stress minimiert.
Typische Schwachstellen in der Notfallpraxis
Die häufigsten Fehlerquellen lassen sich klar benennen:
- Veraltete Notfallpläne, die seit Jahren nicht angepasst wurden
- Fehlende Dokumentation direkt nach dem Notfallereignis
- Unklare Zuständigkeiten bei wechselndem Personal oder Schichtbetrieb
- Keine strukturierte Nachbereitung nach kritischen Ereignissen
- Mangelnde Simulation, sodass Abläufe im Ernstfall nicht abrufbar sind
Wer diese Punkte systematisch adressiert, legt den Grundstein für eine belastbare und sichere Notfallpraxis. Ergänzende Methoden zur Praxissteuerung können dabei helfen, die organisatorische Seite mit digitalen Prozessen zu verbinden.
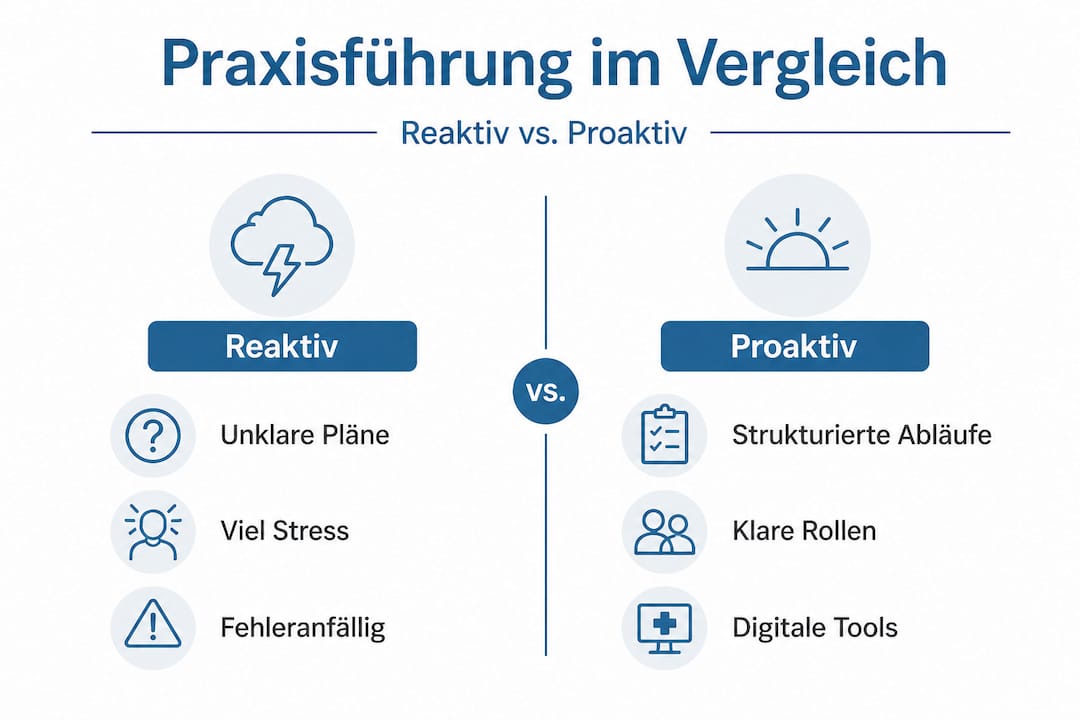
Vergleich: Reaktive versus proaktive Praxisführung
| Kriterium | Reaktive Praxisführung | Proaktive Praxisführung |
|---|---|---|
| Notfallpläne | Nicht vorhanden oder veraltet | Aktuell, regelmäßig geprüft |
| Zuständigkeiten | Unklar, situationsabhängig | Schriftlich definiert, bekannt |
| Dokumentation | Lückenhaft, nachträglich | Strukturiert, zeitnah |
| Nachbereitung | Selten oder gar nicht | Fester Bestandteil des QM |
| Schulungen | Anlassbezogen | Regelmäßig geplant |
Diese Gegenüberstellung zeigt deutlich, wo Handlungsbedarf besteht. Proaktive Praxisführung ist keine Frage der Ressourcen, sondern der Haltung und der Systeme, die Sie einsetzen.
Digitale Tools und effektive Patientensteuerung
Nachdem die organisatorischen Grundlagen klar sind, folgt der nächste Schritt: der gezielte Einsatz digitaler Werkzeuge zur Patientensteuerung. Digitale Lösungen entfalten ihren Nutzen erst dann vollständig, wenn sie in standardisierte Prozesse eingebettet sind. Ohne strukturierte Protokolle bleibt auch die beste Software ein teures Instrument ohne messbaren Effekt.
Standardisierte Abfrage- und Dispatchprotokolle
Für die Patientensteuerung in Notfallstrukturen sind strukturierte Abfrageverfahren entscheidend. SNAP-Protokolle verbessern die Qualität der Gesprächsführung und damit die Disposition durch eine bessere Erkennung kritischer gegenüber niedrigprioritären Fällen. Das Ergebnis ist eine treffsicherere Zuweisung der Patientin oder des Patienten zum richtigen Versorgungsweg.
Das SNAP-Prinzip steht für eine strukturierte, standardisierte Abfrage beim Erstkontakt. Anstatt frei formulierter Fragen folgt das Gespräch einem definierten Schema: Symptombeginn, Schmerzintensität, Vorerkrankungen und aktuelle Medikamente. Diese vier Informationsblöcke erlauben eine erste Risikoeinstufung noch vor dem persönlichen Kontakt. In der Notfallpraxis reduziert das die Wartezeit für hochprioritäre Fälle und entlastet gleichzeitig das Personal bei der Einschätzung.
Telemedizin als Ergänzung zur Präsenzversorgung
Telemedizinische Angebote sind in modernen Notfallpraxen kein Luxus mehr, sondern ein praktisches Instrument zur Kapazitätssteuerung. Fälle mit niedrigem Schweregrad können per Videokonsultation vorselektiert werden, bevor die Patientin oder der Patient physisch erscheint. Das entlastet die Wartezonen, verkürzt Durchlaufzeiten und ermöglicht es dem Team, sich auf die wirklich dringenden Fälle zu konzentrieren.
Priorisierung und Fehlerkultur im digitalen Kontext
Die Einführung neuer digitaler Protokolle scheitert häufig nicht an der Technologie, sondern an der Akzeptanz im Team. Priorisierung bedeutet in diesem Zusammenhang auch, welche Informationen zuerst in das System eingepflegt werden und welche Fälle Sofortmaßnahmen auslösen. Ein klarer Schulungsplan ist daher unverzichtbar.
Profi-Tipp: Planen Sie bei der Einführung neuer digitaler Protokolle mindestens zwei strukturierte Übungseinheiten mit dem gesamten Team ein. Fehler in der Simulation sind wertvoll. Fehler im echten Notfall sind gefährlich. Nutzen Sie Simulationen, um Schwachstellen im digitalen Ablauf zu identifizieren, bevor diese im Ernstfall auftreten.
Überblick: Digitale Werkzeuge und ihr Nutzen
| Werkzeug | Funktion | Effizienzgewinn |
|---|---|---|
| SNAP-Abfrageprotokoll | Strukturierte Erstkontaktabfrage | Bessere Priorisierung |
| Telemedizin-Plattform | Vorselektion niedrigprioritärer Fälle | Entlastung der Wartezone |
| Elektronische Patientenakte | Zentrale Datenverfügbarkeit | Weniger Dokumentationsfehler |
| Online-Terminbuchung | Voranmeldung und Planung | Kürzere Wartezeiten |
| SMS-Erinnerungen | Automatisierte Patientenkommunikation | Weniger Nichterscheinen |
Die Einführung dieser digitalen Praxislösungen folgt am besten einem schrittweisen Vorgehen, das zuerst die kritischsten Prozesse digitalisiert und dann sukzessiv erweitert wird.
Schritt-für-Schritt: Digitale Patientensteuerung einführen
- Ist-Analyse der aktuellen Abläufe und Dokumentationslücken durchführen
- Priorisierung der Prozesse mit dem höchsten Fehlerpotenzial
- Auswahl geeigneter digitaler Werkzeuge je nach Praxisstruktur
- Pilotphase mit einem Teilbereich des Teams starten
- Schulung aller Beteiligten mit klaren Verantwortlichkeiten
- Auswertung nach vier bis sechs Wochen und Anpassung der Prozesse
Dieser Ablauf klingt einfach, erfordert in der Praxis aber konsequente Umsetzung und die Bereitschaft, auch funktionierende Gewohnheiten zu hinterfragen.
Effiziente Ressourcen- und Dokumentationsstrategie
Im Anschluss an die digitalen Patientensteuerungs-Tools rücken ressourcenbezogene Aspekte in den Fokus. Ressourcenplanung und Dokumentation sind in der Notfallversorgung keine administrativen Nebenaufgaben. Sie sind der Beweis dafür, dass eine Praxis ihre Leistungen im Griff hat und im Zweifelsfall nachweisen kann, was wann und von wem getan wurde.
Triagierung als Steuerungsinstrument
Triagierung ist das systematische Einschätzen und Sortieren von Patientinnen und Patienten nach Dringlichkeit. In der Notfallpraxis sollte Triagierung nicht allein von der Empfangsperson übernommen werden. Sie erfordert klinische Kompetenz und ein standardisiertes Verfahren. Bewährte Systeme wie der Manchester Triage System oder das Swiss Emergency Triage Scale bieten strukturierte Kategorisierungen, die direkt in die digitale Dokumentation übernommen werden können.
Realistische Ressourcenplanung bedeutet, die tatsächliche Auslastung zu kennen. Genau hier liegt ein häufig unterschätztes Problem: traumatologische Schockräume weisen eine deutlich höhere Auslastung auf, als in Registern dokumentiert ist. Diese Untererfassung hat direkte Folgen für die Personalplanung, die Materialdisposition und die Qualitätssicherung.
Dokumentationsstandards klar definieren
Gute Dokumentation ist nicht dasselbe wie vollständige Dokumentation. Es geht darum, die richtigen Informationen zum richtigen Zeitpunkt in der richtigen Form festzuhalten. Dazu brauchen Notfallpraxen klare Standards: Welche Felder sind Pflichtfelder? Welche Informationen müssen innerhalb von zehn Minuten nach Erstkontakt vorliegen? Wer ist verantwortlich für die Freigabe eines Eintrags?
Wichtiger Grundsatz: Was nicht dokumentiert ist, hat im medizinrechtlichen Sinne nicht stattgefunden. Lückenhaft dokumentierte Notfalleinsätze gefährden nicht nur die Qualitätssicherung, sondern auch die rechtliche Absicherung der Praxis.
Audit-Schleifen als Qualitätssicherungsinstrument
Regelmäßige interne Audits sind das wirksamste Mittel, um Dokumentationslücken aufzudecken. Dabei geht es nicht darum, Fehler zu bestrafen, sondern Muster zu erkennen. Wenn in einem bestimmten Zeitfenster regelmäßig Einträge fehlen, liegt das möglicherweise an Überlastung, fehlender Schulung oder einer Software, die zu umständlich zu bedienen ist.
Folgende Punkte sollten in jeder Audit-Schleife geprüft werden:
- Vollständigkeit der Patientenakte zum Zeitpunkt der Entlassung
- Zeitstempel für Erstkontakt, Triagierung, Behandlungsbeginn
- Übereinstimmung zwischen Diagnose und dokumentierten Maßnahmen
- Korrektheit der Abrechnungsdaten gemäß TARMED oder SwissDRG
- Nachvollziehbarkeit von Medikamentengaben und Dosierungen
Wer diese Prüfpunkte systematisch anwendet, erhält ein realistisches Bild der tatsächlichen Dokumentationsqualität. Dokumentationsmethoden in der Praxis können dabei wertvolle Orientierung bieten.
Profi-Tipp: Definieren Sie einen monatlichen Audit-Tag, an dem ein stichprobenartiger Review von mindestens zehn abgeschlossenen Fällen stattfindet. Zwei bis drei Minuten pro Akte reichen aus, um grobe Lücken zu erkennen. Dieses einfache Verfahren erhöht die Dokumentationsqualität nachweislich, ohne den Praxisbetrieb zu belasten.
Standardisierung, Vernetzung und digitale Fallübergabe
Nach den Ressourcen- und Dokumentationsprozessen rückt ein weiterer zentraler Aspekt in den Blickpunkt: die sektorübergreifende Vernetzung und die digitale Fallübergabe. Denn Effizienz endet nicht an der Praxistür. Eine Notfallpraxis, die ihre Fälle ohne Informationsverlust an das weiterbehandelnde Spital oder den Rettungsdienst übergeben kann, leistet einen messbaren Beitrag zur Patientensicherheit.
Sektorübergreifende Vernetzung als Systemanforderung
Organisatorische Fehlervermeidung und Effizienzgewinn im Notfallkontext hängen direkt an standardisierten Strukturanforderungen und sektorübergreifender Vernetzung, einschließlich digitaler Fallübergabe, Telemedizin und der Verknüpfung der Leistungserbringer im Rahmen der Notfallreform. Diese Anforderungen betreffen auch Schweizer Notfallpraxen, die mit Spitälern, Rettungsdiensten und spezialisierten Versorgern zusammenarbeiten.
Die Telematikinfrastruktur bildet die technische Grundlage dieser Vernetzung. Sie ermöglicht den sicheren Datenaustausch zwischen verschiedenen Einrichtungen und sorgt dafür, dass Patientendaten nicht mehrfach erfasst werden müssen. Das reduziert Medienbrüche, spart Zeit und minimiert Übertragungsfehler.
Digitale Fallübergabe: So funktioniert der Prozess
Eine strukturierte digitale Fallübergabe folgt einem klar definierten Ablauf. Dieser Ablauf stellt sicher, dass alle relevanten Informationen vollständig und in der richtigen Reihenfolge übermittelt werden:
- Abschluss der Triagierung und Festlegung der Weiterversorgung
- Digitale Zusammenfassung der Diagnose, Maßnahmen und Medikamentengaben
- Übertragung der Falldaten über eine gesicherte Schnittstelle an den aufnehmenden Leistungserbringer
- Bestätigung des Eingangs durch die empfangende Einrichtung
- Aktualisierung der eigenen Patientenakte mit dem Status der Übergabe
- Dokumentation des Übergabezeitpunkts für Abrechnungs- und Qualitätssicherungszwecke
Dieser Prozess ersetzt die früher übliche telefonische Übergabe mit handschriftlichen Notizen und eliminiert damit eine der häufigsten Quellen für Informationsverluste im Notfallkontext.
Vorteile der digitalen Vernetzung auf einen Blick
Statistik: Medienbrüche bei der Fallübergabe gelten als eine der häufigsten Ursachen für Behandlungsfehler im Notfallsystem. Eine vollständig digitale und strukturierte Übergabe reduziert das Risiko solcher Fehler signifikant und verbessert gleichzeitig die Datenqualität für die weitere Behandlung.
Die Vorteile lassen sich klar benennen: einheitliche Leistungserbringung über Sektorgrenzen hinweg, bessere Datenqualität durch standardisierte Felder, Zeitersparnis durch automatisierte Übertragung und höhere Nachvollziehbarkeit im Qualitätsmanagement. Fallübergabe und Vernetzung sind dabei keine Zukunftsthemen, sondern aktuelle Anforderungen, auf die Notfallpraxen jetzt reagieren sollten.
Praktisch bedeutet das für Ihre Praxis: Sie benötigen eine Software, die Schnittstellen zu externen Systemen unterstützt, sei es zu Laboren, Radiologie, PACS-Systemen oder anderen Praxen. Diese API-Schnittstellen sind heute der Standard für interoperable medizinische Softwarelösungen. Wer hier auf eine zukunftsfähige Plattform setzt, investiert in die Qualität seiner Versorgung und in die Entlastung des eigenen Teams.
Unsere Sicht: Was echte Effizienz in der Notfallpraxis ausmacht
Nach all diesen konkreten Handlungsfeldern möchten wir eine Einschätzung teilen, die über die reine Umsetzung hinausgeht. In der Begleitung von Notfallpraxen sehen wir immer wieder dasselbe Muster: Die Praxen, die in Software investieren, ohne ihre Prozesse vorher zu ordnen, erzielen kaum messbare Verbesserungen. Und die Praxen, die ihre Prozesse optimieren, aber bei veralteten Systemen bleiben, verlieren an Boden gegenüber den Anforderungen des modernen Gesundheitswesens.
Effizienz entsteht im Team, nicht im System
Ein digitales Tool kann nur so gut sein wie das Team, das es anwendet. Wenn Teammitglieder die Bedeutung einer vollständigen Dokumentation nicht verstehen oder eine neue Software als Belastung erleben, scheitert die Implementierung. Deshalb ist die Förderung einer offenen Fehlerkultur kein weiches Führungsthema, sondern ein harter Erfolgsfaktor.
Fehlerkultur bedeutet konkret: Fehler werden gemeldet, analysiert und als Lernchance genutzt. Nicht bestraft. Nicht ignoriert. Wer eine solche Kultur im Praxisalltag verankert, schafft die Voraussetzung dafür, dass neue digitale Prozesse tatsächlich gelebt werden. Erfahrungen zur Praxisoptimierung zeigen, dass dieser kulturelle Aspekt oft unterschätzt wird, aber den Unterschied zwischen gescheiterter und erfolgreicher Digitalisierung ausmacht.
Vernetzung braucht Vertrauen
Sektorübergreifende Vernetzung klingt technisch, ist aber zuallererst eine Frage des Vertrauens. Andere Leistungserbringer müssen sicher sein, dass die Daten, die sie von Ihrer Praxis erhalten, vollständig, aktuell und korrekt sind. Dieses Vertrauen entsteht nicht automatisch durch die Einführung einer Schnittstelle. Es entsteht durch konsistente Dokumentationsqualität über Zeit.
Qualität vor Geschwindigkeit
Ein kritischer Punkt, den wir betonen möchten: Nicht jeder digitale Prozess ist automatisch nutzbringend. Schnelligkeit um jeden Preis kann zu Fehlern führen. Eine Triagierung, die in 30 Sekunden abgeschlossen wird, aber wesentliche klinische Informationen übersieht, ist schlechter als eine, die zwei Minuten länger dauert und vollständig ist. Digitale Werkzeuge sollen den Prozess unterstützen, nicht verkürzen um der Kürze willen. Das ist eine Unterscheidung, die in der Praxis täglich neu getroffen werden muss.
Auditfähige Dokumentation und Vernetzung sind keine Bürde, sondern Investitionen in die Qualität und Rechtssicherheit Ihrer Praxis. Wer das versteht, nutzt digitale Lösungen als das, was sie sind: Werkzeuge für bessere Medizin.
Digitale Lösungen für Ihre Notfallpraxis: Der nächste Schritt
Die in diesem Artikel beschriebenen Maßnahmen, von der Standardisierung der Notfallpläne über die Einführung von SNAP-Protokollen bis zur digitalen Fallübergabe, lassen sich mit der richtigen Plattform direkt in den Praxisalltag integrieren. MediCloud Med bietet eine cloudbasierte Praxissoftware, die speziell für die Anforderungen von Notfallpraxen in der Schweiz entwickelt wurde. Sie deckt die gesamte Prozesskette ab: von der elektronischen Patientenakte und der Behandlungsdokumentation über die automatisierte Abrechnung nach TARMED oder SwissDRG bis hin zu API-Schnittstellen für Labore, Radiologie und PACS-Systeme. Das modulare Aufbaukonzept erlaubt es Ihnen, dort anzufangen, wo der Bedarf am größten ist, und die Lösung schrittweise auszubauen. Jederzeit kündbar, vollständig online nutzbar.
Häufig gestellte Fragen
Welche Vorteile bringt eine medienbruchfreie digitale Fallübergabe?
Eine digitale Fallübergabe ermöglicht die schnelle und vollständige Datenübertragung zwischen Leistungserbringern, reduziert Fehlerquellen durch standardisierte Felder und verbessert die Koordination zwischen Notfallpraxis, Rettungsdienst und Spital.
Wie funktioniert das SNAP-Protokoll zur Patientensteuerung?
SNAP-Protokolle nutzen strukturierte Abfrageverfahren beim Erstkontakt, um kritische von niedrigprioritären Fällen zu unterscheiden und dadurch die Disposition und Gesprächsqualität deutlich zu verbessern.
Wie werden Ressourcenauslastung und Dokumentation im Schockraum realistisch erfasst?
Auditfähige Erfassung mit klaren Definitionen der Dokumentationsstandards ist notwendig, da allein Registerdaten die tatsächliche Auslastung im Schockraum häufig deutlich unterschätzen.
Welche Rolle spielt die Fehlerkultur bei der Implementierung digitaler Lösungen?
Eine offene Fehlerkultur ist laut Erkenntnissen zur Patientensteuerung entscheidend für die Akzeptanz neuer digitaler Tools im Team. Sie fördert Lernprozesse, erhöht die Bereitschaft zur korrekten Dokumentation und sichert so den nachhaltigen Praxisnutzen der eingesetzten Lösungen.