TL;DR:
- Ein digitales Dokumentenmanagementsystem verbessert Nachvollziehbarkeit, Sicherheit und Effizienz in Praxen.
- Der Wechsel von Papierakten zu digitaler Verwaltung erfordert Planung, Schulung und kontinuierliche Optimierung.
- Gesetzliche Vorgaben wie nDSG und GeBüV müssen strikt eingehalten werden, um Bußgelder und Haftung zu vermeiden.
Moderne Medizin setzt auf präzise Diagnosen, evidenzbasierte Therapien und hochentwickelte Geräte. Doch in vielen Schweizer Praxen stapeln sich noch immer Papierakten, handschriftliche Notizen wandern durch Ordner, und wichtige Dokumente sind im Ernstfall schwer auffindbar. Dieses Missverhältnis ist kein Randproblem: Unstrukturiertes Dokumentenmanagement kostet Zeit, erhöht das Fehlerrisiko und gefährdet die Einhaltung gesetzlicher Vorgaben wie dem nDSG (neues Datenschutzgesetz, in Kraft seit September 2023) und der GeBüV (Geschäftsbücherverordnung). Dieser Artikel zeigt, wie Sie als Ärztin, Arzt oder Therapeutin in der Schweiz Ihre Dokumentenprozesse rechtssicher und effizient gestalten.
Wichtige Erkenntnisse
| Punkt | Details |
|---|---|
| Digitalisierung ist Pflicht | Sichere und effiziente Dokumentenverwaltung verlangt heute digitale Lösungen und rechtliche Konformität. |
| Automatisierung spart Zeit | KI-gestützte Workflows reduzieren manuellen Aufwand und erhöhen die Effizienz. |
| Regulatorik beachten | nDSG und GeBüV sind für die rechtskonforme Archivierung zwingend zu beachten. |
| Best Practices nutzen | Schrittweise Implementierung sowie Pilotbereiche helfen bei erfolgreicher Einführung und nachhaltiger Optimierung. |
Grundlagen des Dokumentenmanagements in medizinischen Einrichtungen
Ein Dokumentenmanagementsystem, kurz DMS, ist eine Software oder Systemlösung, die das Erfassen, Speichern, Verwalten und Abrufen von Dokumenten strukturiert und automatisiert. Im medizinischen Kontext bedeutet das konkret: Patientenakten, Laborbefunde, Röntgenbilder, Einwilligungserklärungen und Korrespondenz werden digital verwaltet, statt in physischen Ordnern zu verschwinden.
Das Ziel eines DMS ist nicht nur Ordnung. Es geht um Nachvollziehbarkeit, Datensicherheit und Effizienz im Praxisalltag. Wenn eine Pflegefachperson innerhalb von Sekunden auf einen Befund zugreifen kann, verbessert das direkt die Patientenversorgung.
„Dokumentenmanagement in medizinischen Einrichtungen der Schweiz umfasst Digitalisierung physischer Patientenakten via Scanning, sichere Archivierung mit KI-Suche und Integration in PIS/EPD, stets nDSG- und GeBüV-konform mit Servern in CH."
Die wichtigsten Funktionen eines medizinischen DMS umfassen:
- Scanning und Digitalisierung physischer Dokumente, inklusive handschriftlicher Notizen
- Sichere Archivierung mit revisionssicherer Speicherung auf Servern in der Schweiz
- KI-gestützte Suche für schnelles Auffinden von Dokumenten nach Stichwort, Datum oder Patientenname
- Integration in bestehende Praxisinformationssysteme (PIS) und das Elektronische Patientendossier (EPD)
- Zugriffskontrolle mit rollenbasierten Berechtigungen für Ärzte, Pflegepersonal und Administration
Für Schweizer Praxen ist die Einhaltung des nDSG und der GeBüV keine Option, sondern Pflicht. Das nDSG regelt, wie Personendaten, also auch Gesundheitsdaten, erhoben, bearbeitet und gespeichert werden dürfen. Die GeBüV schreibt vor, wie Geschäftsbücher und Belege aufzubewahren sind, inklusive Anforderungen an die Unveränderlichkeit und Lesbarkeit digitaler Dokumente.
Weitere Informationen zu modernen Lösungen finden Sie im Blog von MediCloud Med, der regelmäßig praxisrelevante Themen zur Digitalisierung aufgreift.
Profi-Tipp: Achten Sie bei der Auswahl eines DMS-Anbieters unbedingt auf ISO-Zertifizierungen (z. B. ISO 27001 für Informationssicherheit) und darauf, dass die Datenhaltung ausschließlich auf Servern in der Schweiz erfolgt. Nur so sind Sie nDSG-konform und können im Audit-Fall lückenlos nachweisen, wo Ihre Patientendaten gespeichert sind.
Ein gut implementiertes DMS reduziert nicht nur den administrativen Aufwand erheblich. Es schafft auch die Grundlage für eine zukunftssichere Praxis, die auf EPD-Integration und weitere Digitalisierungsschritte vorbereitet ist.
Ablauf: Von Papierakten zur digitalen Dokumentenverwaltung
Nach der Einführung der Grundlagen kann nun gezeigt werden, wie die Umsetzung in der Praxis konkret funktioniert. Der Wechsel von Papierakten zu einem digitalen System ist kein einmaliges Ereignis, sondern ein strukturierter Prozess, der Planung, Ressourcen und klare Verantwortlichkeiten erfordert.
Ein bewährtes Fünf-Schritte-Modell sieht folgendermaßen aus:
- Kontaktaufnahme und Bedarfsanalyse: Welche Dokumententypen existieren in Ihrer Praxis? Wie viele Akten müssen digitalisiert werden? Welche Systeme sind bereits im Einsatz?
- Scanning und Erfassung: Physische Dokumente werden gescannt, indexiert und mit Metadaten versehen. Moderne Scanner mit OCR-Funktion (optische Zeichenerkennung) wandeln auch handschriftliche Texte in durchsuchbare Daten um.
- Automatisierter Transfer: Die gescannten Dateien durchlaufen eine digitale Mailbox und werden automatisch dem richtigen Patientendossier zugeordnet.
- Archivierung und Validierung: Dokumente werden revisionssicher im System gespeichert und auf Vollständigkeit geprüft.
- Integration ins EPD und PIS: Die digitalisierten Akten werden nahtlos in das Praxisinformationssystem und, wo obligatorisch, ins Elektronische Patientendossier übertragen.
Automatisierte Workflows ermöglichen dabei den gesamten Prozess von Scanning über Mailbox bis hin zur Archivierung im EPD oder PIS, ergänzt durch KI-Funktionen für Transkription, Zusammenfassung und Dokumentensuche.
KI-Tools wie Listener oder emedEDM übernehmen dabei konkrete Aufgaben: Sie transkribieren gesprochene Arztbriefe, fassen Befunde zusammen und schlagen automatisch die passende Ablagestruktur vor. Das spart in einer durchschnittlichen Praxis mehrere Stunden pro Woche.
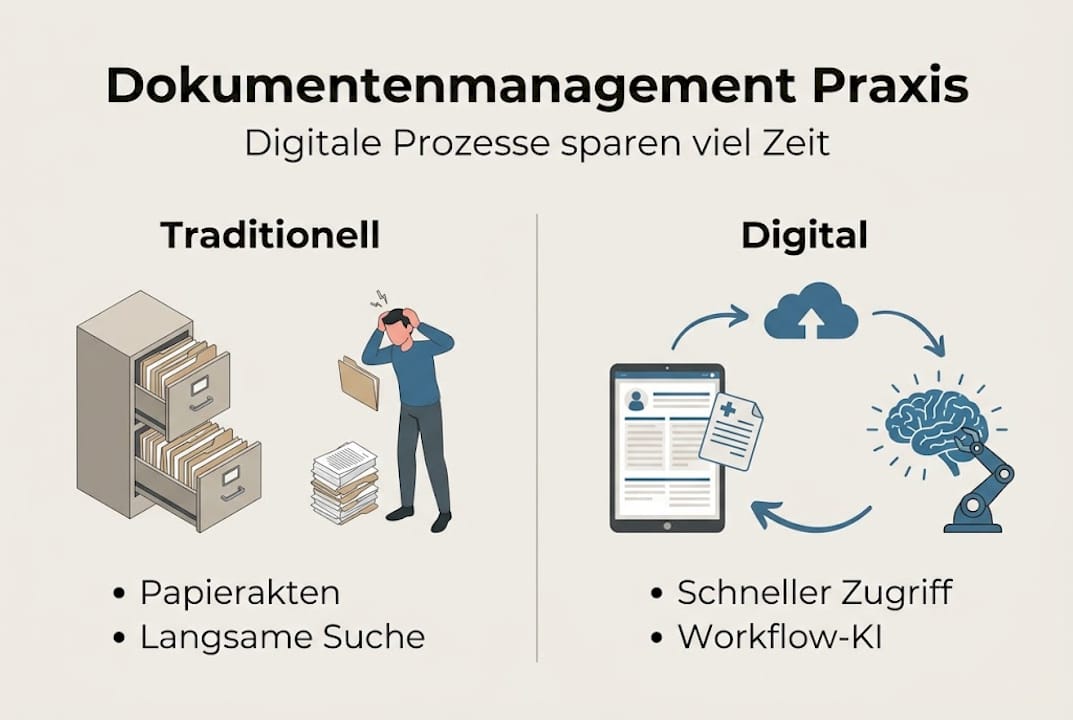
| Prozessschritt | Traditionell (Papier) | Digital mit DMS |
|---|---|---|
| Aktenzugriff | 3 bis 10 Minuten | Unter 30 Sekunden |
| Dokumentensuche | Manuell, fehleranfällig | KI-gestützt, sofort |
| Archivierung | Physischer Ordner | Automatisch, revisionssicher |
| Datensicherheit | Begrenzt | Verschlüsselt, zugangskontrolliert |
| Gesetzeskonformität | Schwer nachweisbar | Auditfähig, lückenlos |
Zeitersparnis in der Praxis: Praxen, die auf digitale Dokumentenverwaltung umgestellt haben, berichten von einer Reduktion des administrativen Aufwands um bis zu 40 Prozent. Die gewonnene Zeit fließt direkt in die Patientenbetreuung.
Lesen Sie im MediCloud Med Blog mehr zur praktischen Digitalisierung medizinischer Dokumente und zu konkreten Erfahrungsberichten aus Schweizer Praxen.
Regulatorische Anforderungen und gesetzliche Stolpersteine
Nachdem der ideale Workflow skizziert wurde, ist das Verständnis der regulatorischen Rahmenbedingungen entscheidend. Denn selbst das beste DMS nützt wenig, wenn es die gesetzlichen Anforderungen der Schweiz nicht vollständig erfüllt.
Die wichtigsten Vorgaben im Überblick:
- nDSG: Das neue Datenschutzgesetz verlangt, dass Gesundheitsdaten besonders schützenswert behandelt werden. Zugriffe müssen protokolliert, Daten verschlüsselt und Löschfristen definiert sein.
- GeBüV: Die Geschäftsbücherverordnung schreibt vor, dass Dokumente unveränderlich, lesbar und jederzeit abrufbar gespeichert werden. Digitale Signaturen und Zeitstempel sind dabei zentrale Anforderungen.
- EPD-Pflicht: Für Praxen, die nach dem 01.01.2022 gegründet wurden, gilt die EPD-Pflicht als obligatorisch. Handschriftliche Notizen und Röntgenbilder müssen gescannt, Aufbewahrungsfristen von mindestens zehn Jahren für Krankengeschichten eingehalten und Legacy-Papierakten systematisch integriert werden.
| Anforderung | Vorgabe | Konsequenz bei Verstoß |
|---|---|---|
| Aufbewahrungsfrist | Mindestens 10 Jahre | Bußgelder, Haftung |
| Datenverschlüsselung | AES-256 oder gleichwertig | Datenschutzverletzung |
| Revisionssicherheit | Unveränderlichkeit der Dokumente | Ungültige Beweise im Streitfall |
| EPD-Anbindung | Obligatorisch ab Gründung 2022 | Nicht-Konformität mit Bundesrecht |
Eine häufig unterschätzte Fehlerquelle ist die sogenannte „Formular-Falle": Praxen übernehmen Standardformulare von Softwareanbietern, ohne zu prüfen, ob diese den aktuellen Vorgaben des nDSG entsprechen. Das EDÖB-Merkblatt des Eidgenössischen Datenschutz- und Öffentlichkeitsbeauftragten gibt klare Hinweise, welche Angaben in Patientenformularen zulässig sind und welche nicht.
Weitere typische Stolpersteine sind:
- Unvollständige Löschkonzepte: Wann und wie werden Daten nach Ablauf der Aufbewahrungsfrist gelöscht?
- Fehlende Zugriffsprotokollierung: Wer hat wann auf welches Dokument zugegriffen?
- Mangelnde Schulung des Personals: Datenschutzverstöße entstehen oft durch menschliche Fehler, nicht durch Systemlücken.
Profi-Tipp: Definieren Sie klare interne Abläufe für Ausnahmesituationen, zum Beispiel für den Umgang mit Dokumenten verstorbener Patienten, bei Praxisübergaben oder wenn Patienten die Löschung ihrer Daten verlangen. Diese Edge Cases sind in vielen Praxen nicht geregelt und können im Ernstfall teuer werden. Informationen zu gesetzlichen Anforderungen im Gesundheitswesen finden Sie auch im MediCloud Med Blog.
Best Practices für die Einführung und kontinuierliche Optimierung
Nachdem die regulatorische Seite betrachtet wurde, folgt der Fokus auf die optimale Umsetzung im Praxisalltag. Die Einführung eines DMS ist ein Veränderungsprojekt, das technische und menschliche Faktoren gleichermaßen berücksichtigen muss.
Eine bewährte Checkliste für den Projektstart:
- Verantwortlichkeiten klären: Wer ist intern für das DMS-Projekt zuständig? Gibt es eine Ansprechperson für das Praxisteam?
- Bestandsaufnahme durchführen: Welche Dokumententypen und Mengen existieren? Welche Systeme sind bereits im Einsatz?
- Anbieter sorgfältig evaluieren: Referenzen einholen, Datenschutznachweise prüfen, Vertragsklauseln zu Datenhaltung und Kündigung lesen.
- Pilotbereich definieren: Starten Sie nicht mit dem gesamten Praxisbetrieb, sondern mit einem abgegrenzten Bereich, zum Beispiel einer Fachabteilung oder einem Dokumententyp.
- Schulungen planen: Das Team muss das neue System verstehen und akzeptieren, bevor es produktiv eingesetzt wird.
Die 5-Schritte-Implementierung umfasst Kontakt, Analyse, Scanning, Transfer und Archivierung und kann sowohl als On-site-Scanning direkt in der Praxis als auch als zentrales Scanning durch einen Dienstleister umgesetzt werden. Hybridlösungen kombinieren beide Ansätze und bieten maximale Flexibilität.
Kontinuierliche Optimierung ist genauso wichtig wie die initiale Einführung. Planen Sie nach drei und nach sechs Monaten eine strukturierte Feedbackrunde mit dem Praxisteam. Typische Fragen dabei: Welche Schritte dauern noch zu lange? Wo entstehen Fehler? Welche Dokumententypen fehlen im System?
Change Management ist oft der unterschätzte Erfolgsfaktor. Praxisteams, die den Nutzen des neuen Systems verstehen und in die Gestaltung einbezogen wurden, arbeiten schneller produktiv damit. Widerstand entsteht meist dann, wenn Veränderungen ohne Erklärung eingeführt werden.
Ein Vergleich zwischen digitalen und hybriden Lösungen zeigt, dass hybride Ansätze, also eine Kombination aus physischem Scanning und digitalem Archiv, besonders für Praxen mit großen Altbeständen sinnvoll sind. Volldigitale Lösungen eignen sich besser für Neugründungen oder Praxen mit bereits weitgehend digitalisiertem Betrieb.
Profi-Tipp: Starten Sie mit einem Pilotbereich, zum Beispiel nur mit Laborbefunden oder nur mit einem Arzt im Team. So können Sie Fehler frühzeitig erkennen, das System anpassen und das Vertrauen des Teams aufbauen, bevor Sie den gesamten Betrieb umstellen. Lesen Sie dazu auch die Best Practices für Dokumentenmanagement auf dem MediCloud Med Blog.
Warum echte Effizienz beim Dokumentenmanagement radikales Umdenken braucht
Viele Praxen in der Schweiz haben in den letzten Jahren Software gekauft. Scanner angeschafft. Systeme eingeführt. Und trotzdem läuft der Alltag nicht wesentlich anders als zuvor. Das ist kein Zufall.
Das eigentliche Problem ist nicht die fehlende Technologie, sondern das fehlende Umdenken bei Abläufen. Ein DMS, das einfach die alten Papierordner digital abbildet, ohne Workflows zu verändern, spart keine Zeit. Es verlagert nur das Problem.
Die echte Revolution liegt in der Workflow-Automatisierung: Dokumente, die automatisch dem richtigen Dossier zugeordnet werden, Befunde, die ohne manuellen Eingriff ins EPD wandern, Erinnerungen, die automatisch ausgelöst werden, wenn Aufbewahrungsfristen ablaufen. Plattformen, auf denen über 13.000 Fachleute tätig sind und monatlich zehntausende Rechnungen verarbeitet werden, zeigen, dass skalierbare Automatisierung in der Medizin funktioniert, wenn sie konsequent umgesetzt wird.
Ein weiteres Missverständnis: Standardlösungen aus dem PIS sind kein Ersatz für ein spezialisiertes DMS. PIS-Systeme verwalten Patientendaten und Abläufe. Ein DMS verwaltet Dokumente in ihrer gesamten Vielfalt, inklusive Scans, PDFs, Bilder und Formulare. Wer beides verwechselt, landet in der Formularisierungsfalle: zu viele Felder, zu wenig Nutzen, frustriertes Personal.
Praxen, die echte Effizienz erreichen wollen, müssen zuerst ihre Abläufe analysieren und dann die passende Technologie wählen, nicht umgekehrt. Konkrete Praxisbeispiele zur digitalen Transformation zeigen, wie dieser Ansatz in der Realität funktioniert.
So unterstützt MediCloud Med Ihre Praxis
MediCloud Med, entwickelt von der Zaala AG, bietet Ihnen als Ärztin, Arzt oder Therapeutin in der Schweiz eine modulare Praxissoftware, die weit über klassisches Dokumentenmanagement hinausgeht. Von der elektronischen Patientenakte über automatisierte Abrechnung nach TARMED bis hin zu API-Schnittstellen zu Laboren und PACS-Systemen deckt die Lösung alle relevanten Bereiche ab. Die Software ist vollständig cloudbasiert, auf Servern in der Schweiz gehostet und jederzeit kündbar. Entdecken Sie, wie MediCloud Med Ihre Praxis konkret unterstützen kann, und nehmen Sie noch heute Kontakt auf, um eine individuelle Beratung zu vereinbaren.
Häufig gestellte Fragen zum Dokumentenmanagement in Schweizer Praxen
Welche rechtlichen Vorgaben gelten für die digitale Archivierung von Patientenakten?
Patientenakten müssen nDSG- und GeBüV-konform digital archiviert und mindestens zehn Jahre aufbewahrt werden, wobei Revisionssicherheit und Unveränderlichkeit der Dokumente zwingend gewährleistet sein müssen.
Wie kann KI im Dokumentenmanagementprozess eingesetzt werden?
KI unterstützt beim Transkribieren, Suchen und Validieren von Dokumenten, und KI-gestützte Prozesse steigern die Zeitersparnis in Praxen nachweislich und verbessern dadurch die Effizienz wesentlich.
Was sind typische Fehlerquellen bei der Einführung eines DMS in der Praxis?
Häufige Fehler sind unklare Workflows, fehlende rechtliche Prüfung und zu komplexe Systeme ohne echten Praxisnutzen, wie auch Kritik an übermäßiger Bürokratie in Standardlösungen zeigt.
Wann besteht EPD-Pflicht für meine Praxis?
Für Praxen, die nach dem 01.01.2022 gegründet wurden, ist die Teilnahme am Elektronischen Patientendossier obligatorisch und muss bei der Systemwahl entsprechend berücksichtigt werden.