TL;DR:
- Viele Praxen in der Schweiz glauben, dass die digitale Patienteneinwilligung bereits rechtssicher umgesetzt ist. Tatsächlich erfordert sie jedoch nachweisbare Unterschriften, revisionssichere Dokumentation und klare Abläufe, um rechtliche Risiken zu vermeiden. Eine sorgfältige System- und Prozessgestaltung ist essenziell, um den gesetzlichen Anforderungen vollständig gerecht zu werden.
Viele Praxen in der Schweiz glauben, mit der Einführung digitaler Formulare sei der Schritt zur digitalen Patienteneinwilligung bereits vollzogen. Das ist ein Irrtum, der rechtliche Risiken und praktische Lücken verursacht. Digitale Einwilligungsprozesse bedeuten weit mehr als das Ersetzen von Papierformularen durch PDF-Dateien. Sie verlangen nachweisbare Unterzeichnung, revisionssichere Dokumentation und klar definierte Abläufe, die sowohl gesetzlichen als auch technischen Standards entsprechen. Dieser Leitfaden zeigt Ihnen, worauf es bei der sicheren und effizienten Umsetzung in Ihrer Praxis wirklich ankommt.
Wichtige Erkenntnisse
| Punkt | Details |
|---|---|
| Rechtliche Nachweisbarkeit | Eine digitale Einwilligung muss nachvollziehbar und revisionssicher dokumentiert sein. |
| Technischer Workflow | Elektronische Formulare, digitale Signatur und vollständiger Audit-Trail sichern die Prozesse ab. |
| Edge-Cases berücksichtigen | Das Zwei-Schränke-Prinzip bietet eine Lösung, wenn keine Einwilligung vorliegt. |
| Fehler vermeiden | Schulungen und strenge Prozesslogik minimieren typische Risiken und Fehler. |
| Informationstransparenz | Handlungsfähigkeit basiert auf klaren Informationsmaterialien und strukturierter Dokumentation. |
Grundlagen der Digitalen Patienteneinwilligung in Schweizer Praxen
Die digitale Patienteneinwilligung bezeichnet einen vollständig elektronisch geführten Prozess, der zwei untrennbar verbundene Schritte umfasst: die Aufklärung der Patientin oder des Patienten sowie die rechtsverbindliche Unterzeichnung des Einwilligungsdokuments. Beide Schritte müssen digital abgebildet werden und lückenlos miteinander verknüpft sein. Eine digitale Unterschrift auf einem schlecht dokumentierten Formular ist rechtlich kaum besser als gar keine Unterschrift.
Im Schweizer Gesundheitswesen gelten klare gesetzliche Anforderungen. Ärztinnen und Ärzte sind verpflichtet, jede Einwilligung so zu dokumentieren, dass sie im Streitfall vollständig nachvollzogen werden kann. Das bedeutet: Wer hat wann was unterschrieben, auf welcher Grundlage und mit welchem Informationsstand? Laut den regulatorischen Anforderungen des Schweizer Gesundheitsrechts sind sowohl der Inhalt als auch der Zeitpunkt der Einwilligung relevant.
Die zentralen Begriffe im Überblick
Folgende Begriffe sind für die digitale Einwilligung grundlegend:
- Digitale Signatur: Eine elektronische Unterschrift, die kryptografisch mit dem Unterzeichner verknüpft ist und Manipulationen erkennbar macht.
- Audit-Trail: Ein vollständiges, automatisch erstelltes Protokoll aller Aktionen und Änderungen an einem Dokument, inklusive Zeitstempel und Benutzeridentifikation.
- Revisionssichere Ablage: Speicherung von Dokumenten so, dass diese nachträglich weder verändert noch gelöscht werden können.
- Elektronische Patientenakte (EPA): Die digitale Sammlung aller relevanten Patientendaten, in die Einwilligungsdokumente integriert werden.
- Informierte Einwilligung: Das Prinzip, dass Patientinnen und Patienten vor Unterzeichnung vollständig über Risiken, Alternativen und Zweck eines Eingriffs informiert wurden.
„Nachweisbarkeit und Unterzeichnung sind zentrale Anforderungen an die digitale Einwilligung. Die Dokumentation muss vollständig, korrekt und jederzeit abrufbar sein." (FMH-Datenschutz-Leitfaden)
Besonders wichtig zu verstehen: Die gesetzliche Pflicht zur Nachvollziehbarkeit gilt unabhängig davon, ob Ihre Praxis analog oder digital arbeitet. Der Wechsel ins Digitale erleichtert die Erfüllung dieser Pflicht, sofern das eingesetzte System die richtigen Funktionen mitbringt. Bringt es diese Funktionen nicht mit, erhöht digitales Arbeiten sogar das Risiko, weil die Lücken weniger sichtbar sind als bei Papierformularen.
Schweizer Praxen müssen dabei nicht nur das eidgenössische Datenschutzgesetz (nDSG) beachten, sondern auch kantonale Vorgaben und berufsrechtliche Anforderungen der FMH. Die Kombination dieser Regelwerke macht eine sorgfältige Systemauswahl unabdingbar.
Technische Anforderungen und Workflow der Digitalen Einwilligung
Mit dem Verständnis der Grundlagen kann die praktische Umsetzung in der Praxis vertieft werden. Der technische Ablauf einer digitalen Einwilligung lässt sich in vier klare Phasen gliedern. Jede Phase hat spezifische Anforderungen, deren Nichterfüllung die Rechtskonformität des Gesamtprozesses gefährdet.
Die vier Phasen des Workflows
- Bereitstellung des Einwilligungsformulars: Das Formular wird in digitaler Form mit vollständigem Aufklärungstext vorbereitet und der Patientin oder dem Patienten zugänglich gemacht. Dies kann über ein Tablet in der Praxis, ein Patientenportal oder eine gesicherte Online-Plattform erfolgen.
- Identifikation und Unterzeichnung: Die unterzeichnende Person wird eindeutig identifiziert. Die digitale Signatur wird gesetzt, wobei Datum und Uhrzeit automatisch erfasst werden. Digitales Formular, Patientensignatur und revisionssichere Ablage sind in diesem Schritt essenziell.
- Automatische Protokollierung: Jede Aktion, jede Änderung und jeder Zugriff wird im Audit-Trail dokumentiert. Dieser Schritt erfolgt im Hintergrund, automatisch und ohne manuellen Aufwand.
- Archivierung in der elektronischen Patientenakte: Das unterzeichnete Dokument wird unveränderbar abgelegt und ist jederzeit abrufbar.
Technische Mindestanforderungen im Vergleich
| Anforderung | Mindeststandard | Empfohlener Standard |
|---|---|---|
| Signaturtyp | Einfache elektronische Signatur | Qualifizierte elektronische Signatur |
| Audit-Trail | Zeitstempel bei Unterzeichnung | Vollständige Aktionsprotokollierung |
| Ablage | Verschlüsselte Speicherung | Revisionssichere, unveränderliche Ablage |
| Identifikation | Benutzername und Passwort | Zwei-Faktor-Authentifizierung |
| Formularversionen | Einfache Versionierung | Vollständige Versionshistorie |
| Integration | Standalone-System | Integration in elektronische Patientenakte |
Ein wichtiger Aspekt, der in der Praxis oft unterschätzt wird, ist die Frage der Formularversionen. Wenn Sie ein Einwilligungsformular aktualisieren, muss klar nachvollziehbar sein, welche Version einem Patienten zu welchem Zeitpunkt vorgelegt wurde. Ohne Versionskontrolle ist diese Nachvollziehbarkeit nicht gewährleistet.
Profi-Tipp: Wählen Sie ausschließlich Systeme mit vollständigem Audit-Trail und Nachweisbarkeit. Systeme, die nur den Zeitpunkt der Unterzeichnung dokumentieren, aber keine vollständige Aktionshistorie bieten, erfüllen die Anforderungen der revisionssicheren Protokollierung nicht. Im Zweifelsfall lassen Sie sich den Audit-Trail-Standard schriftlich vom Anbieter bestätigen.
Die Auswahl des richtigen Systems beeinflusst auch die Usability für Ihre Patienten. Gemäss Best Practices im Webdesign für medizinische Einrichtungen sind klare Benutzerführung und kurze Ladezeiten entscheidend für die Akzeptanz digitaler Formulare. Ein schlecht gestaltetes Interface führt dazu, dass Patientinnen und Patienten Formulare nicht vollständig ausfüllen oder Fehler entstehen.
Technisch gesehen ist die Integration des Einwilligungsprozesses in die bestehende Praxissoftware der wichtigste Schritt. Wenn Einwilligungsdokumente isoliert in einem separaten System gespeichert werden, entsteht ein Medienbruch. Das erhöht den administrativen Aufwand und die Fehleranfälligkeit. Systeme, die Einwilligungen direkt in der elektronischen Patientenakte verwalten, bieten hier klare Vorteile.
Aufklärung, Identifikation und Edge-Cases: Das Zwei-Schränke-Prinzip
Nachdem der Standardworkflow erläutert wurde, werden nun besondere Herausforderungen und Edge-Cases betrachtet, die im Praxisalltag auftreten können. Nicht jeder Patientenkontakt läuft nach dem gleichen Schema ab. Gerade in der Notfallversorgung oder bei Patientinnen und Patienten mit eingeschränkter Einwilligungsfähigkeit entstehen Situationen, die besonderer Aufmerksamkeit bedürfen.
Was passiert ohne Einwilligung?
Wenn keine Einwilligung vorliegt oder eine Patientin oder ein Patient nicht in der Lage ist, eine informierte Einwilligung zu erteilen, greift im Schweizer System das sogenannte Zwei-Schränke-Prinzip. Dieses Prinzip regelt, wie Daten zu behandeln sind, die noch nicht freigegeben wurden.
Das Zwei-Schränke-Prinzip sieht vor:
- Daten, zu denen keine Einwilligung vorliegt, werden getrennt von den regulären Patientendaten aufbewahrt.
- Der Zugang zu diesen Daten ist auf ein Minimum beschränkt.
- Sobald die Einwilligung nachträglich erteilt wird, werden die Daten in die reguläre Akte überführt.
- Wird keine Einwilligung erteilt, gelten besondere Lösch- und Aufbewahrungsfristen.
Laut dem FMH-Leitfaden sind sowohl das Zwei-Schränke-Prinzip als auch die Pflicht zur vollständigen Informationsvermittlung für diese Edge-Cases verbindlich.
„Die Informationspflicht gegenüber Patientinnen und Patienten sowie der Nachweis dieser Information sind unabhängig vom gewählten Dokumentationsformat zu erfüllen." (FMH)
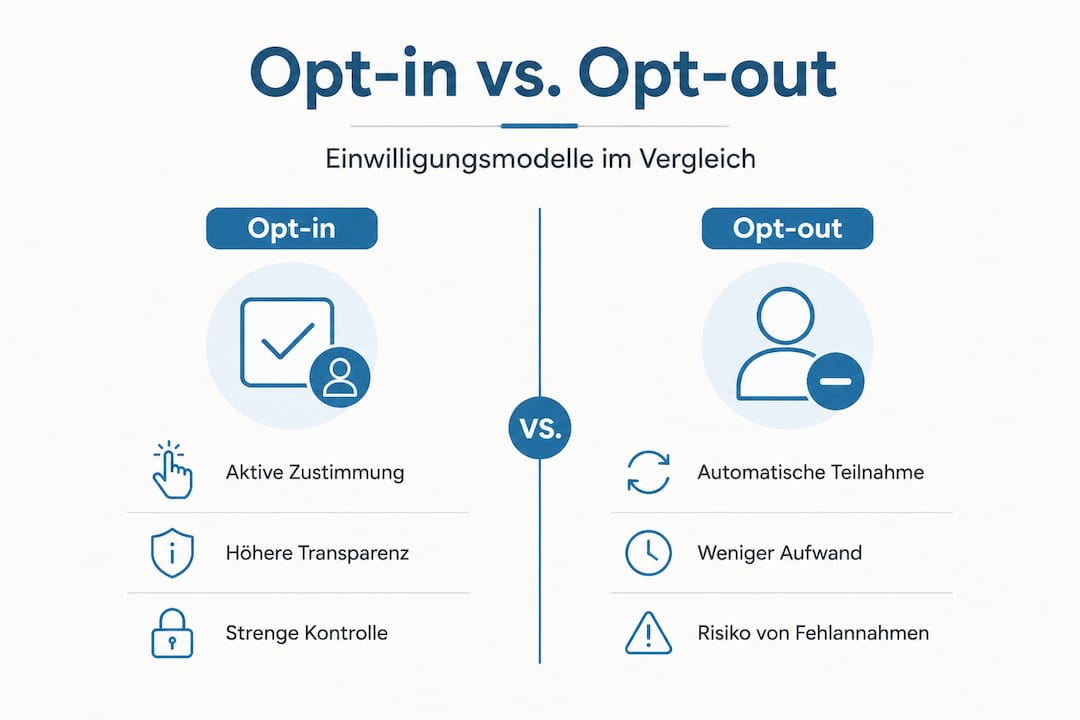
Opt-in vs. Opt-out: Ein praktischer Vergleich
| Kriterium | Opt-in-Verfahren | Opt-out-Verfahren |
|---|---|---|
| Definition | Aktive Zustimmung erforderlich | Zustimmung gilt als erteilt, wenn nicht widersprochen |
| Rechtssicherheit | Sehr hoch | Mittel (abhängig von Informationsqualität) |
| Aufwand für die Praxis | Mittel | Hoch (Informationspflicht ist kritisch) |
| Patientenakzeptanz | Hoch bei klarer Kommunikation | Risiko bei unklarer Information |
| Empfohlener Einsatz | Standardbehandlungen, Datenweitergabe | Elektronisches Patientendossier (EPD) |
Ein praktisches Beispiel: Beim elektronischen Patientendossier (EPD) in der Schweiz gilt das Opt-out-Prinzip für bestimmte Datenkategorien. Das bedeutet, die Praxis trägt die Verantwortung, Patientinnen und Patienten so zu informieren, dass sie aktiv widersprechen können, wenn sie dies wünschen. Dieser Prozess muss dokumentiert und nachvollziehbar sein.
Die Identifikation der einwilligenden Person ist in allen Szenarien zentral. Bei digitalen Prozessen muss klar festgehalten werden, wer die Einwilligung erteilt hat: die Patientin oder der Patient selbst, eine gesetzliche Vertretung oder eine bevollmächtigte Person. Für den Edge-Cases im Einwilligungsprozess gilt: Je klarer die Identifikation, desto besser die Rechtssicherheit.
Moderne Praxissoftware unterstützt diese Anforderungen durch die Integration von Identifikationsmodulen. Dabei kann die Identifikation über persönliche Anwesenheit mit Sichtprüfung, biometrische Merkmale oder Zwei-Faktor-Authentifizierung erfolgen. Welches Verfahren geeignet ist, hängt von der Art der Behandlung und dem Sensibilitätsgrad der Daten ab.
Profi-Tipp: Gemäss Sicherheitsprinzipien 2026 sollten medizinische Einrichtungen für sensitive Einwilligungsprozesse mindestens eine Zwei-Faktor-Authentifizierung einsetzen. Einfache Passwortlösungen sind für rechtlich bindende Einwilligungen nicht mehr zeitgemäss.
Praxis-Tipps und Fehlervermeidung bei Digitalen Einwilligungsprozessen
Nach der Darstellung der Edge-Cases und Vergleichskriterien werden nun praxisnahe Tipps und Fehlervermeidungsstrategien vorgestellt. Die Theorie ist eine Sache. Die tatsächliche Umsetzung in einem aktiven Praxisalltag ist eine andere. Die häufigsten Probleme entstehen nicht bei der Systemauswahl, sondern bei der Prozessgestaltung und der Schulung des Teams.
Die häufigsten Fehlerquellen und wie Sie diese vermeiden
-
Fehlende Formularversionen: Viele Praxen aktualisieren Formulare, ohne die alten Versionen zu archivieren. Verwenden Sie immer ein System mit automatischer Versionierung. Jede Änderung an einem Formular muss dokumentiert und die Vorgängerversion muss abrufbar bleiben.
-
Unvollständige Identifikation: Die Unterzeichnung wird akzeptiert, ohne sicherzustellen, dass die richtige Person unterzeichnet. Definieren Sie einen verbindlichen Identifikationsschritt vor jeder Unterzeichnung, der im System protokolliert wird.
-
Fehlender Schulungsnachweis: Das Praxisteam kennt das System nicht ausreichend. Planen Sie bei der Einführung neuer digitaler Prozesse mindestens zwei Schulungsdurchgänge ein und dokumentieren Sie die Teilnahme.
-
Isolierte Datenhaltung: Einwilligungsdokumente werden ausserhalb der Patientenakte gespeichert. Integrieren Sie Einwilligungen direkt in die elektronische Patientenakte, damit alle Informationen auf einen Blick verfügbar sind.
-
Fehlende Rechteverwaltung: Zu viele Mitarbeitende haben Zugang zu Einwilligungsdokumenten. Vergeben Sie Zugriffsrechte nach dem Minimalprinzip, also nur wer tatsächlich Zugang benötigt, erhält ihn.
-
Kein Prozess für den Widerruf: Patientinnen und Patienten haben das Recht, eine Einwilligung zu widerrufen. Definieren Sie einen klaren Prozess für den Widerruf und dessen Dokumentation im System.
-
Unklare Zuständigkeiten: Im Praxisalltag ist nicht klar, wer verantwortlich ist für die Einholung der Einwilligung. Legen Sie schriftlich fest, welche Rolle in Ihrer Praxis für welchen Schritt zuständig ist.
Laut FMH-Datenschutzleitfaden sind Versionierung, sichere Identifikation und revisionssichere Protokollierung die drei Säulen einer rechtssicheren digitalen Einwilligung. Wer diese drei Punkte konsequent umsetzt, deckt den grössten Teil aller rechtlichen Anforderungen ab.
Profi-Tipp: Prüfen Sie vor der Einführung eines neuen Einwilligungssystems Ihre gesamte Informationsmaterialstrategie. Welche Aufklärungsbroschüren, Merkblätter oder Informationsvideos verweisen Sie als Teil des Einwilligungsprozesses? All diese Materialien müssen ebenfalls versioniert und dokumentiert werden. Nur so ist der vollständige Informationsprozess nachvollziehbar. Weitere Informationen zu Fehlerquellen und Lösungen finden Sie im MediCloud-Med-Blog.
Checkliste für die Einführung
Bevor Sie digitale Einwilligungsprozesse einführen, sollten Sie folgende Punkte sicherstellen:
- Systeme mit vollständigem Audit-Trail und Versionierung sind ausgewählt.
- Integration in die bestehende elektronische Patientenakte ist geplant.
- Identifikationsprozess ist definiert und im System abgebildet.
- Zugriffsrechte sind nach dem Minimalprinzip vergeben.
- Schulungsplan für das gesamte Praxisteam ist erstellt.
- Widerrufsprozess ist definiert und dokumentiert.
- Zuständigkeiten für jeden Prozessschritt sind schriftlich festgehalten.
- Informationsmaterialien sind versioniert und archiviert.
Diese Punkte erscheinen auf den ersten Blick aufwändig. In der Praxis ist der einmalige Aufwand für eine saubere Einführung deutlich geringer als die Kosten, die im Streitfall durch fehlende Dokumentation entstehen können.
Eigene Perspektive: Was Ärzt:innen bei Digitalen Einwilligungsprozessen oft Übersehen
In unserer Arbeit mit Praxen in der ganzen Schweiz beobachten wir ein wiederkehrendes Muster: Ärztinnen und Ärzte investieren erhebliche Zeit in die Auswahl der richtigen Software, vernachlässigen dabei aber die Prozessgestaltung rund um diese Software. Das ist der eigentliche Schwachpunkt in den meisten digitalen Einwilligungsprozessen.
Ein Audit-Trail ist wertlos, wenn das Team nicht weiss, welche Aktionen dokumentiert werden müssen. Eine elektronische Signatur schützt nicht, wenn die Identifikation der unterzeichnenden Person nicht klar protokolliert ist. Viele Anbieter verkaufen „digitale Einwilligung" als Funktion, ohne dass klar wird, ob das System tatsächlich alle gesetzlichen Anforderungen des Schweizer Gesundheitsrechts erfüllt.
Besonders kritisch wird es beim Wechsel zu Opt-out-Systemen, wie sie etwa beim EPD vorkommen. Gemäss HPlus erfordert dieser Wechsel eine besonders strenge Prozessgestaltung, weil die Informationspflicht in vollem Umfang bei der Praxis liegt. Im Opt-out-Modell können Sie sich nicht darauf verlassen, dass Patientinnen und Patienten von selbst nachfragen. Sie müssen proaktiv informieren und diesen Informationsschritt dokumentieren.
Was wir Praxen empfehlen: Beginnen Sie nicht mit der Softwareauswahl. Beginnen Sie mit der Prozessanalyse. Welche Einwilligungen holen Sie aktuell ein? Bei welchen Schritten könnten Lücken entstehen? Welche Edge-Cases kommen in Ihrer Fachrichtung besonders häufig vor? Erst wenn diese Fragen beantwortet sind, können Sie die richtige Softwarelösung auswählen und die Prozessgestaltung im Praxisalltag sinnvoll digitalisieren.
Ein weiterer Punkt, der oft übersehen wird: die Rechteverwaltung. Viele Praxissysteme erlauben es, dass alle Mitarbeitenden auf alle Dokumente zugreifen können. Das widerspricht dem Minimalprinzip des Datenschutzes. Für Einwilligungsdokumente gilt: Nur die behandelnde Person und die direkt zuständige Verwaltung sollten Zugang haben. Jeder Zugriff muss im Audit-Trail protokolliert sein.
Keine Kompromisse bei der Protokollierung: Wer digitale Einwilligungsprozesse einführt, muss sicherstellen, dass das System keine Hintertüren für manuelle Änderungen lässt. Ein System, das nachträgliche Änderungen ohne Protokollierung erlaubt, ist für rechtsverbindliche Einwilligungen ungeeignet, unabhängig von allen anderen Funktionen.
Digitale Lösungen für Ihre Praxis: Jetzt Informieren
Die Anforderungen an digitale Einwilligungsprozesse sind klar definiert. Die Umsetzung erfordert eine Software, die diese Anforderungen nicht nur auf dem Papier erfüllt, sondern im Praxisalltag zuverlässig funktioniert. MediCloud Med bietet praxisnahe digitale Lösungen, die speziell für die Anforderungen des Schweizer Gesundheitswesens entwickelt wurden. Von der elektronischen Patientenakte über die revisionssichere Dokumentation bis zur integrierten Abrechnung nach TARMED, Tarif 590 oder SwissDRG, alles in einem modularen System. Wenn Sie Ihren digitalen Workflow für Einwilligungsprozesse optimieren möchten, können Sie jetzt digitale Praxislösungen entdecken. Für weitere Einblicke zu Praxismanagement, Datenschutz und digitaler Transformation besuchen Sie unseren Blog.
Häufig gestellte Fragen zur Digitalen Patienteneinwilligung
Welche rechtlichen Anforderungen muss die digitale Patienteneinwilligung erfüllen?
Digitale Einwilligungen müssen jederzeit nachvollziehbar sein, die Unterzeichnung der Patientin oder des Patienten enthalten und revisionssicher dokumentiert werden. Gemäss FMH-Leitfaden sind Nachweisbarkeit und Unterzeichnung zentrale Anforderungen.
Wie wird die Identität des Patienten bei digitalen Prozessen geprüft?
Die Identifikation kann durch persönliche Anwesenheit mit Sichtprüfung, biometrische Merkmale oder Zwei-Faktor-Authentifizierung sichergestellt werden. Der FMH-Datenschutzleitfaden definiert sichere Identifikation als Hauptkriterium.
Was passiert, wenn keine digitale Einwilligung vorliegt?
In solchen Fällen wird das Zwei-Schränke-Prinzip angewendet, das eine getrennte Ablage nicht freigegebener Daten vorsieht. Gemäss FMH-Leitfaden gilt dieses Prinzip verbindlich bei fehlender Einwilligung.
Wie funktioniert der Audit-Trail bei digitalen Einwilligungen?
Ein Audit-Trail dokumentiert jede Änderung und Aktion am Einwilligungsdokument nachvollziehbar, inklusive Zeitstempel und Benutzeridentifikation. Laut SignNTrack ist er das zentrale Instrument zur Sicherung der Nachvollziehbarkeit.
Wie kann man Fehler beim digitalen Einwilligungsprozess vermeiden?
Regelmässige Schulungen des Praxisteams und die Auswahl sicherer Systeme mit vollständigem Audit-Trail reduzieren typische Fehlerquellen erheblich. Der FMH-Datenschutzleitfaden empfiehlt dabei besonders Versionierung und revisionssichere Protokollierung als Mindeststandard.